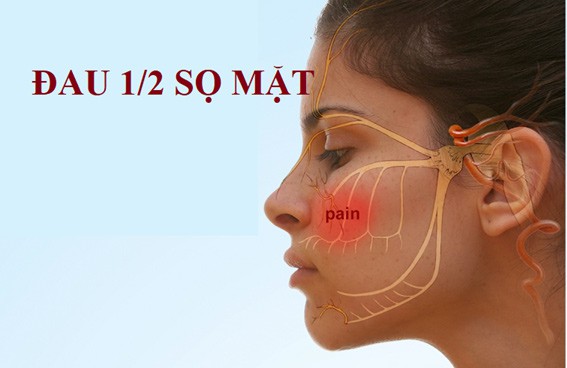
Chứng đau mặt không điển hình dễ nhầm lẫn với nhiều bệnh khác. Đau dây thần kinh mặt không điển hình cần được chẩn đoán đúng để đưa ra phác đồ điều trị.
1. Hội chứng lâm sàng
Đau mặt không điển hình (còn được biết đến là đau dây thần kinh mặt không điển hình) mô tả một nhóm các hội chứng đau không đồng nhất, trên thực tế, đau mặt không thể phân loại được như đau dây thần kinh sinh ba.
Cơn đau liên tục và có thể thay đổi cường độ. Nó hầu như xuất hiện một bên và được biểu hiện đau âm ỉ hay có cứng, chứ không phải sốc điển hình như viêm dây thần kinh sinh ba.
Phần lớn bệnh nhân là phụ nữ. Cơn đau xuất hiện tại những vùng được chi phối bởi dây thần kinh sinh ba nhưng luôn luôn chồng chéo các vùng. Đau đầu luôn xuất hiện cùng đau mặt không điển hình và không thể phân biệt với đau đầu type căng thẳng.
Căng thẳng thường làm trầm trọng thêm hoặc là yếu tố gây nên đau mặt không điển hình. Trầm cảm và rối loạn giấc ngủ cũng thường thấy ở nhiều bệnh nhân. Tiền sử chấn thương mặt, nhiễm trùng, hay khối u đầu mặt có có thể là yếu tố gây nên đau mặt ở một số bệnh nhân, nhưng với hầu hết các ca không ghi nhận được điều này.
2. Dấu hiệu và triệu chứng
Bảng so sánh đau mặt không điển hình và đau dây thần kinh sinh ba. Không giống như đau dây thần kinh sinh ba được mô tả bằng các các cơn đau dữ dội kịch phát, đau mặt không điển hình có tính ổn định, đau âm ỉ và có thể thay đổi cường độ.
| Đau dây thần kinh sinh ba | Đau mặt không điển hình | |
| Thời gian cơn đau | Thình lình, đau thành cơn | Đau kéo dài |
| Tính chất cơn đau | Đau viêm, đau shock | Đau âm ỉ, cứng cơ |
| Khoảng cách | Thường có đều | Ít có |
| Vùng đau | Đau vùng do dây thần kinh sinh ba chi phối | Vùng đau chồng chéo các vùng được dây sinh ba chi phối |
| Vùng tiên phát | Có | Không có |
| Cơ sở tâm bệnh học | Hiếm khi | Thông thường |
Đau dây thần kinh sinh ba luôn luôn đau khu trú tại một vùng do dây chi phối, trong khi đó đau mặt không điển hình các vùng đau chồng lên nhau. Trên những bệnh nhân đau mặt không điển hình không phát hiện những vùng khởi phát đau đặc trưng của đau dây thần kinh sinh ba.
3. Cận lâm sàng
Chụp X quang đầu thường có kết quả bình thường ở các bệnh nhân đau mặt không điển hình, nhưng nó có giá trị chẩn đoán khối u hoặc các xương bất thường.
Chụp cộng hưởng từ (MRI) não và xoang có thể giúp các bác sĩ lâm sàng xác định những rối loạn trong sọ như khối u, bệnh xoang, nhiễm trùng.
Nếu bệnh nhân viêm khớp hoặc viêm động mạch thái dương cần chỉ định xét nghiệm công thức máu, tốc độ máu lắng và xét nghiệm miễn dịch kháng thể kháng nhân.
Gây tê tại chỗ khớp thái dương hàm dưới là một phương pháp chẩn đoán xem có phải khớp thái dương hàng là nguyên nhân gây đau cho bệnh nhân hay không, MRI cột sống cổ cũng được chỉ định nếu bệnh nhân đang đau vùng chẩm hoặc vùng gáy.
4. Chẩn đoán phân biệt
Các hội chứng lâm sàng của đau mặt không điển hình có thể bị nhầm lẫn với đau răng hoặc đau xoang hay nhầm lẫn với đau dây thần kinh sinh ba.
Nên hỏi bệnh và kiểm tra kỹ để phân biệt những hội chứng đau chồng chéo. Khối u xương gò má và xương hàm dưới, cũng như hố sau và u sau hầu, có thể gây đau không rõ ràng được quy thành đau mắt không điển hình, và những nguy cơ gây nguy hiểm tới tính mạng phải được loại trừ ở bất kỳ bệnh nhân nào.
Loạn dưỡng phản xạ giao cảm của mặt cũng nên được chú ý ở bất kỳ bệnh nhân có dấu hiệu đau mặt không rõ ràng sau chấn thương nhiễm trùng hoặc tổn thương hệ thống thần kinh trung ương. Chú ý rằng đau mặt không điển hình đau âm ỉ, trong khi đau loạn đường phản xạ giao cảm mặt đau dữ dội, và thường có loạn cảm đau.
Phong bế hạch hình sao có thể giúp phân biệt hại hội chứng đau này; đau do loạn dưỡng phản xạ giao cảm mặt phản hồi lại khi phong bế hạch hình sao, trong khi đau mặt không điển hình thì không.
Đau mặt không điển hình phải được phân biệt với đau do trật xương hàm kết hợp với viêm động mạch thái dương
5. Điều trị đau mặt không điển hình
Cơ sở của điều trị là kết hợp thuốc với thuốc chống trầm cảm ba vòng các phương pháp vật lý như phương tiện chỉnh hình miệng, vật lý trị liệu, phong bể dây thần kinh sinh ba và tiêm gây tê tại chỗ khớp thái dương hàm bằng lượng nhỏ thuốc tê và steroid có giá trị điều trị.
Chống trầm cảm bằng nortriptyline, liều 25mg trước khi đi ngủ ban đêm, có thể hỗ trợ giảm rối loạn giấc ngủ và điều trị hội chứng đau cân có bất kì. Các phương tiện chỉnh hình giúp bệnh nhân tránh tình trạng khít chặt hàm dưới và nghiến răng, tránh làm trầm trọng thêm các triệu chứng lâm sàng. Bắt buộc quản lý trầm cảm tiềm ẩn và lo lắng.
Biến chứng và những sai lầm thường gặp
Nhầm lẫn chính khi chăm sóc bệnh nhân được cho là đau mặt không điển hình là không chẩn đoán được những diễn biến bệnh lý tiềm ẩn có thể là căn nguyên cho cơn đau của bệnh nhân. Đau mặt không điển hình về bản chất là chẩn đoán loại trừ.
Phương pháp phong bế dây thần kinh sinh ba hay tiêm tê khớp thái dương hàm được cho là một phần của phác đồ điều trị, bác sĩ lâm sàng phải nhớ rằng đây là vùng có nhiều mạch máu và gần với các mạch máu lớn nên có thể dẫn tới gia tăng tỷ lệ bầm tím hoặc tụ máu sau tiêm, và bệnh nhân nên được nghe giải thích rõ về các biến chứng tiềm ẩn này.
6. Kinh nghiệm lâm sàng
Đau mặt không điển hình cần có sự đánh giá cẩn thận để xây dựng phác đồ điều trị. Nguyên nhân nhiễm trùng và viêm, bao gồm bệnh mạch máu phải được loại trừ. Stress và lo lắng thường đi kèm với đầu mặt không điển hình cũng cần được điều trị.
Đau khớp thái dương hàm là một phần của đau mặt không điển hình, điều trị tốt nhất bằng sử dụng thuốc chống trầm cảm ba vòng như Amitriptyline. Khớp cắn lệch và rối loạn giấc ngủ nên được điều trị bằng dụng cụ cắn chất liệu acrylic. Các bệnh nhân đau mặt không điển hình nên tránh thuốc giảm đau opioid và benzodiazepines.