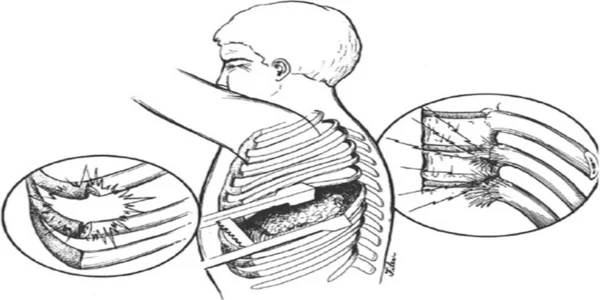
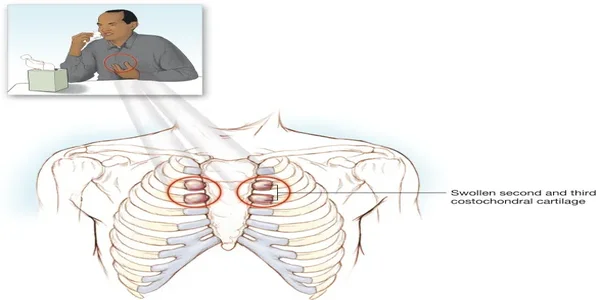
Hội chứng Tietze là một tình trạng viêm cấp tính gây sưng đau tại các khớp sườn ức, đặc biệt ở khớp thứ hai và thứ ba. Bệnh thường khởi phát ở người trẻ (độ tuổi 20-30) và có thể liên quan đến nhiễm virus hoặc vi chấn thương do ho mạnh hay lao động nặng. Triệu chứng bao gồm đau ngực tăng lên khi cử động vai, hít thở sâu hoặc ho, dễ gây nhầm lẫn với bệnh tim. Điều trị chủ yếu bằng thuốc chống viêm, vật lý trị liệu, đai nịt ngực, và nếu cần, tiêm corticosteroid vào khớp để giảm đau.
1. Hội chứng lâm sàng
Hội chứng Tietze là một nguyên nhân phổ biến gây đau thành ngực. Khác với hội chứng sườn ức thông thường, hội chứng Tietze lần đầu tiên được mô tả vào năm 1921 và được đặc trưng bởi tình trạng sưng đau cấp tính của sụn sườn. Thực tế, sưng đau ở khớp sườn ức thứ hai và thứ ba là dấu hiệu đặc trưng không thể thiếu của hội chứng Tietze; tình trạng sưng này không có ở hội chứng sườn ức.
Một điểm phân biệt khác giữa hai hội chứng là độ tuổi khởi phát: hội chứng sườn ức thường xuất hiện không sớm hơn thập niên thứ tư của cuộc đời, trong khi hội chứng Tietze lại xảy ra ở độ tuổi thanh niên, từ thập niên thứ hai đến thứ ba. Bệnh khởi phát đột ngột và thường liên quan đến nhiễm virus đường hô hấp.
Các nhà nghiên cứu đã đưa ra giả thuyết rằng vi chấn thương tại các khớp sườn ức do ho nhiều hoặc lao động nặng có thể là nguyên nhân gây ra hội chứng Tietze.
2. Dấu hiệu và triệu chứng
Khám thực thể cho thấy bệnh nhân mắc hội chứng Tietze cố gắng giữ vai ở tư thế trung tính và cứng nhắc để giảm đau. Cơn đau có thể được tái tạo khi bệnh nhân thực hiện động tác đưa vai ra trước hoặc sau, hít thở sâu hoặc nâng cánh tay lên hết mức. Nhún vai cũng có thể làm xuất hiện cơn đau.
Ho có thể trở nên khó khăn, dẫn đến việc làm sạch đường hô hấp không hiệu quả ở một số bệnh nhân. Các khớp sườn ức, đặc biệt là khớp thứ hai và thứ ba, bị sưng và rất nhạy cảm khi sờ nắn. Dấu hiệu sưng khớp sườn ức này là đặc trưng bệnh lý của hội chứng Tietze.
Các cơ liên sườn lân cận cũng có thể bị đau khi ấn vào. Bệnh nhân có thể phàn nàn về cảm giác khớp lách cách khi cử động.
3. Cận lâm sàng
Chụp X-quang thường quy được chỉ định cho tất cả bệnh nhân có triệu chứng đau được cho là xuất phát từ các khớp sườn ức nhằm loại trừ các bệnh lý xương tiềm ẩn, bao gồm khối u.
Nếu có tiền sử chấn thương, nên cân nhắc chụp xạ hình xương bằng đồng vị phóng xạ để loại trừ gãy xương sườn hoặc xương ức không phát hiện được trên X-quang. Tùy theo biểu hiện lâm sàng của bệnh nhân, các xét nghiệm bổ sung có thể được chỉ định, bao gồm công thức máu toàn bộ, định lượng kháng nguyên đặc hiệu tuyến tiền liệt (PSA), tốc độ lắng hồng cầu (ESR) và xét nghiệm kháng thể kháng nhân (ANA).
Đối với bệnh nhân có đau khớp sườn ức kèm theo tổn thương tại các khớp khác, nên làm xét nghiệm đánh giá bệnh lý mô liên kết. Chụp cộng hưởng từ (MRI) có thể được thực hiện nếu nghi ngờ tình trạng mất vững khớp hoặc có khối u tiềm ẩn để xác nhận chẩn đoán. Kỹ thuật tiêm điều trị được mô tả sau đây có thể vừa mang tính chẩn đoán vừa có giá trị điều trị.
4. Chẩn đoán phân biệt
Nhiều bệnh lý gây đau tại khớp sườn ức phổ biến hơn hội chứng Tietze. Ví dụ, các khớp này có thể bị ảnh hưởng bởi thoái hóa khớp (viêm xương khớp), viêm khớp dạng thấp, viêm cột sống dính khớp, hội chứng Reiter, và viêm khớp vảy nến. Các khớp sườn ức cũng có thể bị tổn thương do chấn thương tăng tốc – giảm tốc hoặc chấn thương trực tiếp vào ngực.
Trong trường hợp chấn thương nặng, các khớp có thể bị bán trật hoặc trật hoàn toàn. Lạm dụng hoặc vận động sai tư thế có thể gây viêm cấp tính tại khớp sườn ức, dẫn đến đau nghiêm trọng. Ngoài ra, khớp này cũng có thể bị xâm lấn bởi các khối u ác tính nguyên phát như u tuyến ức (thymoma) hoặc di căn từ các cơ quan khác.
5. Điều trị
Điều trị ban đầu cho cơn đau và hạn chế chức năng do hội chứng Tietze gây ra bao gồm việc sử dụng thuốc chống viêm không steroid (NSAIDs) hoặc thuốc ức chế cyclooxygenase-2 (COX-2).
Chườm nóng và lạnh tại chỗ cũng có thể mang lại lợi ích. Các phương pháp vật lý trị liệu như sóng cao tần, siêu âm… có tác dụng chống viêm, giảm đau tốt
Việc sử dụng đai nịt ngực đàn hồi có thể giúp giảm triệu chứng và bảo vệ khớp sườn ức khỏi tổn thương thêm. Đối với bệnh nhân không đáp ứng với các biện pháp điều trị này, tiêm thuốc gây tê tại chỗ và corticosteroid là lựa chọn hợp lý tiếp theo.
Kỹ thuật tiêm điều trị hội chứng Tietze
- Tư thế bệnh nhân: Bệnh nhân được đặt ở tư thế nằm ngửa.
- Chuẩn bị: Vùng da trên các khớp sườn ức bị ảnh hưởng được sát trùng bằng dung dịch khử khuẩn.
- Dung dịch tiêm: Một ống tiêm vô trùng chứa 1 mL bupivacaine 0,25% không chứa chất bảo quản cho mỗi khớp cần tiêm, kết hợp với 40 mg methylprednisolone.
- Dụng cụ: Kim tiêm cỡ 25G dài 1,5 inch.
- Kỹ thuật:
- Xác định khớp sườn ức bị tổn thương (có thể sờ thấy dễ dàng dưới dạng một chỗ gồ lên tại vị trí tiếp giáp giữa xương sườn và xương ức).
- Đưa kim qua da và lớp mô dưới da theo hướng chếch nhẹ lên trên và vào trong, tiếp cận vùng gần khớp.
- Nếu kim chạm vào xương, cần rút ra một chút để tránh đâm vào màng xương.
- Tiêm nhẹ nhàng 1 mL dung dịch vào khớp. Nếu gặp sức cản lớn khi tiêm, rút kim ra một chút và thử lại.
- Thực hiện tương tự với mỗi khớp bị ảnh hưởng.
- Sau khi rút kim, áp dụng băng ép vô trùng và chườm đá tại chỗ tiêm.
Sau khi tiêm, bệnh nhân nên áp dụng các phương pháp vật lý trị liệu như chườm nóng và thực hiện các bài tập nhẹ nhàng để duy trì tầm vận động của khớp. Tuy nhiên, không nên thực hiện các bài tập gắng sức vì có thể làm trầm trọng thêm triệu chứng. Bệnh nhân có thể tiếp tục dùng thuốc giảm đau đơn giản hoặc NSAIDs trong quá trình hồi phục.
6. Biến chứng và lưu ý
Do nhiều bệnh lý khác có thể gây đau tương tự hội chứng Tietze, bác sĩ cần loại trừ các bệnh lý nguy hiểm như bệnh tim, bệnh phổi và các bệnh của trung thất trước khi đưa ra chẩn đoán. Nếu bỏ sót các nguyên nhân này, hậu quả có thể nghiêm trọng.
Biến chứng chính của kỹ thuật tiêm là tràn khí màng phổi nếu kim đâm quá sâu hoặc quá xa vào bên trong khoang màng phổi. Ngoài ra, có nguy cơ gây tổn thương các cấu trúc trung thất nếu không định vị kim chính xác. Nguy cơ này có thể giảm đáng kể nếu thực hiện kỹ thuật tiêm đúng cách.
Mặc dù hiếm gặp, nhiễm trùng có thể xảy ra nếu không tuân thủ nguyên tắc vô trùng nghiêm ngặt, do đó cần thực hiện các biện pháp phòng ngừa tiêu chuẩn. Ngoài ra, tụ máu và bầm tím có thể giảm thiểu bằng cách áp dụng áp lực lên vị trí tiêm ngay sau khi rút kim.
7. Kinh nghiệm lâm sàng:
Bệnh nhân bị đau xuất phát từ khớp sườn ức thường lo lắng rằng họ đang bị một cơn đau tim. Do đó, cần trấn an họ, nhưng bác sĩ cũng phải nhớ rằng hội chứng đau cơ xương khớp và bệnh mạch vành có thể cùng tồn tại. Hội chứng Tietze có thể bị nhầm lẫn với hội chứng sườn ức phổ biến hơn, mặc dù cả hai đều có thể đáp ứng với kỹ thuật tiêm điều trị đã đề cập ở trên.
Tài liệu tham khảo:
- Achem SR: Noncardiac chest pain: treatment approaches, Gastroenterol Clin North Am 37(4):859–878, 2008.
- De Filippo M, Albini A, Castaldi V, et al: MRI findings of Tietze’s syndrome mimicking mediastinal malignancy on MDCT, Eur J Radiol Extra 65(1):33–35, 2008.
- Stochkendahl MJ, Christensen HW: Chest pain in focal musculoskeletal disorders,
- Med Clin North Am 94(2):259–273, 2010.
- Waldman SD: Tietze’s syndrome. In Pain review, Philadelphia, 2009, Saunders, p 282.