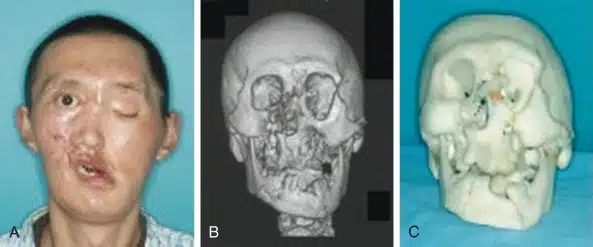
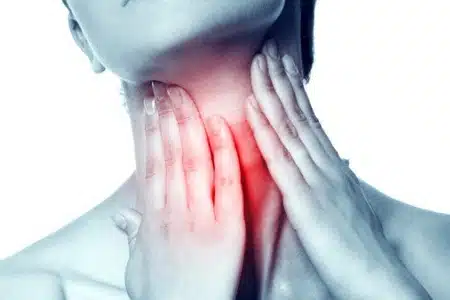
Các bác sĩ cần cân nhắc chẩn đoán áp xe thành sau họng cho tất cả bệnh nhân có biểu hiện đau họng, sốt, đau cổ, đau và khó nuốt, sưng vùng thành sau họng. Trước đây bệnh hầu hết chỉ gặp ở trẻ nhỏ, áp xe thành sau họng đang ngày càng phổ biến hơn ở người lớn.
1. Hội chứng lâm sàng
Trước đây bệnh hầu hết chỉ gặp ở trẻ nhỏ, áp xe thành sau họng đang ngày càng phổ biến hơn ở người lớn. Bệnh có thể là di chứng của nhiễm trùng đường hô hấp trên, chấn thương thành sau họng ( ví dụ như đặt nội khí quản khó) hoặc bị vật lạ đâm thủng và một số các nguyên nhân khác nữa.Bệnh thường bị chẩn đoán sai, áp xe thành sau họng có thể đưa đến những biến chứng đe dọa tính mạng và nếu không được điều trị bệnh nhân có thể tử vong.
Tỷ lệ tử vong và tỉ lệ mắc bệnh áp xe thành sau họng chủ yếu do tắc nghẽn đường thở, viêm trung thất, sự lan truyền của nhiễm trùng đến khoang ngoài màng cứng,viêm cân mạc hoại tử, ăn mòn vào động mạch cảnh và ở những bệnh nhân suy giảm miễn dịch có thể gây nhiễm trùng huyết không kiểm soát được. Khoang sau hầu nằm phía sau họng, giới hạn bởi mặt trước đốt sống ở phía sau, mạc miệng hầu ở phía trước, và bao động mạch cảnh ở hai bên.
Kéo dài từ phía nền sọ đi xuống đến trung thất, khoang sau hầu dễ bị nhiễm khuẩn bởi các vi sinh vật hiếu khí như Streptococus, Staphylococus, Haemophilus và các vi sinh vật kỵ khí như Bacteroides. Hiếm gặp hơn, ở các bệnh nhân bị suy giảm miễn dịch có thể bị nhiễm nấm hoặc Mycobacteria khoang sau hầu.
Bệnh nhân bị áp xe thành sau họng biểu hiện ban đầu với đau họng, cổ và nuốt đau và khó. Đau càng ngày càng dữ dội hơn và khu trú hơn khi khối áp xe to lên và chèn ép các cấu trúc bên cạnh. Sốt nhẹ và những triệu chứng mơ hồ bao gồm khó ở và chán ăn diễn ra đến khi tiến triển thành nhiễm trùng huyết với sốt cao, rét run và ớn lạnh. Vào lúc này, tỷ lệ tử vong liên quan đến áp xe thành sau họng tăng lên đáng kể mặc dù được điều trị tích cực bằng kháng sinh thích hợp và phẫu thuật dẫn lưu ổ áp xe.
2. Dấu hiệu và triệu chứng
Bệnh nhân bị áp xe thành sau họng biểu hiện ban đầu với triệu chứng đau không mơ hồ vùng có nhiễm trùng.Lúc này, bệnh nhân thấy đau ở mức trung bình khi nuốt và khi thực hiện một số vận động. Thăm khám thực thể vào thời điểm này thấy có tình trạng sưng thành sau họng. Có thể sốt nhẹ và đổ mồ hôi đêm. Về mặt lý thuyết, nếu bệnh nhân được dùng steroid, các triệu chứng này có thể giảm nhẹ hoặc tiến triển chậm lại.
Khi ổ áp xe to lên, bệnh nhân xuất hiện mệt mỏi nhiều kèm theo sốt, rét run và ớn lạnh. Khi nuốt khó tăng lên, bệnh nhân có thể bị chảy dãi. Có thể có cứng gáy và thở khò khè. Khi nhiễm trùng lan tới trung thất và hệ thần kinh trung ương, tần suất tử vong cũng tăng cao mặc dù điều trị nội khoa tích cực kết hợp điều trị phẫu thuật.
3. Cận lâm sàng
X-quang cổ nghiêng cho thấy sự rộng ra của các mô mềm thành sau họng ở hơn 80% bệnh nhân bị áp xe thành sau họng. Khối có tính chất mô mềm rõ ràng với mức khí- dịch gợi ý có ổ áp xe thấy chỉ ít hơn 10% số bệnh nhân.
Chụp MRI và CT tốc độ cao có thể đánh giá được tổn thương mà không cần xâm lấn, đồng thời mang lại thông tin chẩn đoán có độ đặc hiệu cao. Cả MRI và CT đều rất chính xác trong chẩn đoán áp xe thành sau họng và nên được chỉ định cấp cứu trên tất cả các bệnh nhân nghi ngờ apxe.
Tất cả các bệnh nhân nghi ngờ áp xe thành sau họng nên kiểm tra : tổng phân tích tế bào máu, tốc độ máu lắng và sinh hoá máu tự động. Xét nghiệm protein C phản ứng có thể có ích, do mức protein-C phản ứng tăng cao thì tỷ lệ bệnh tật và tỷ lệ tử vong cao hơn.
Cấy máu và nước tiểu nên chỉ định ngay lập tức ở những bệnh nhân có nghi ngờ để bổ dung kháng sinh trong khi chờ đợi các kết quả khác.
Nhuộm gram và cấy vi khuẩn ổ áp xe cùng cần được thực hiện nhưng không được trì hoãn kháng sinh chờ đợi các kết quả này.
4. Chẩn đoán phân biệt
Chẩn đoán phân biệt áp xe thành sau họng cân nhắc kỹ ở những bệnh nhân có biểu hiện đau họng, sốt, đau cổ, đau và khó nuốt, sung thành sau họng, đặc biệt nếu bệnh nhân có tiền sử chấn thương khoang sau hầu. Các bệnh lí thường bị nhầm lẫn với áp xe thành sau họng:
- Phù mạch
- Ăn, uống phải chất có tính ăn mòn
- Áp xe ngoài màng cứng vùng cổ
- Áp xe dưới màng cứng vùng cổ
- Viêm sụn nắp thanh quản
- Viêm thực quản
- Dị vật trong thực quản
- Dị vật trong hầu họng
- Dị vật trong khí quản
- Bệnh Kawasaki
- Viêm trung thất
- Viêm màng não
- Tăng bạch cầu đơm nhận Nhiễm trùng răng miệng
- Sốt ở trẻ em
- Áp xe quanh amidal
- Viêm họng
- Viêm xoang
- Nhiễm nấm candida
Các triệu chứng thể tạng liên quan tới nhiễm trùng nặng có thể suy yếu ở những bệnh nhân đã được dùng steroid hoặc người có suy giảm miễn dịch (ví dụ như hội chứng suy giảm miễn dịch mắc phải, các bệnh lý ác tính).
5. Điều trị áp xe thành sau họng
Cần bắt đầu điều trị nhanh chóng áp xe thành sau họng để tránh được tỷ lệ tử vong và tần suất bệnh cho bệnh nhân. Điều trị áp xe thành sau họng được hướng tới hai mục tiêu:
- Điều trị nhiễm trùng với khánh sinh
- Dẫn lưu ổ áp xe để giảm sự chèn ép các cấu trúc lân cận bao gồm cả đường thở.
Do nhiều trường hợp áp xe thành sau họng nguyên nhân do Staphylococus aureus, điều trị kháng sinh ban đầu nên bao gồm vancomycin để điều trị nhiễm trùng do Staphylococus.
Kháng sinh bao phủ vi khuẩn gram âm và kỵ khí cũng nên được bắt đầu theo kinh nghiệm ngay lập tức sau khi lấy mẫu cấy máu và nước tiểu. Liệu pháp kháng sinh có thể được thay đổi dựa vào kết quả nuôi cấy và kháng sinh đồ. Như đã đề cập, điều trị kháng sinh không nên trì hoãn để chờ chẩn đoán xác định nếu đã nghi ngờ áp xe thành sau họng như một phần của chẩn đoán phân biệt.
Kháng sinh đơn độc hiếm khi thành công trong điều trị áp xe thành sau họng trừ khi đã chẩn đoán được nguyên nhân gây bệnh từ rất sớm; phẫu thuật dân lưu ổ áp xe là cần thiết để phục hồi hoàn toàn.
Chú ý bắt buộc phải kiểm soát đường thở ở những bệnh nhân nghi ngờ bị áp xe thành sau họng, đặt nội khí quản sớm để kiểm soát đường thở tốt hơn là đợi đến khi các biến chứng hô hấp xảy ra. Chụp lại CT và MRI có tác dụng theo dõi sự tiêu giảm của ổ áp xe thành sau họng. Các chẩn đoán hình ảnh này nên được thực hiện lại ngay lập tức khi xuất hiện các dấu hiệu đầu tiên báo hiệu diễn biển lâm sàng đang xấu đi ở bệnh nhân.
6. Biến chứng và sai lầm thường gặp
Chẩn đoán và điều trị áp xe thành sau họng không kịp thời và thiếu chính xác có thể dẫn đến thảm hoạ cho cả bệnh nhân và bác sĩ. Khởi phát âm thầm các biến chứng đường thở liên quan đến áp xe thành sau họng có thể “ru ngủ” các bác sĩ theo một chiều hướng an toàn giả; sai lầm trong việc nhận ra sự lan tràn của nhiễm trùng vào hệ thống thần kinh trung ương có thể dẫn đến tổn thương thần kinh kéo dài.
Nếu nghi ngờ áp xe thành sau họng các bác sĩ có thể đi theo hướng dẫn:
- Ngay lập tức cấy máu và nước tiểu.
- Ngay lập tức cho kháng sinh liều cao bao vây Staphylococus aureus.
- Ngay lập tức tiến hành các kĩ thuật hình ảnh để phát hiện tinh trạng chèn ép tuỷ sống, như áp xe, khối u và nguyên nhân khác.
- CT
- MRI
- Chụp X – quang tủy sống
- Hội chẩn khẩn cấp với bác sĩ phẫu thuật cột sống
- Tiếp tục và cẩn thận theo dõi tình trạng thần kinh của bệnh nhân
- Nếu không có điều kiện thực hiện các bước trên, chuyển cấp cứu bệnh nhân lên tuyến trên bằng phương tiện vẫn chuyển nhanh nhất có thể.
- Thực hiện lại chụp lại phim và hội chần phẫu thuật lại nếu có bất kì diễn biến thần kinh xấu nào xảy ra cho bệnh nhân.
7. Kinh nghiệm lâm sàng
Sự chậm trễ trong chẩn đoán sẽ đặt bệnh nhân và bác sĩ vào nguy cơ khủng khiếp dẫn đến một kết cục tồi tệ. Các bác sĩ cần cân nhắc chẩn đoán áp xe thành sau họng cho tất cả bệnh nhân có biểu hiện đau họng, sốt, đau cổ, đau và khó nuốt, sưng vùng thành sau họng, cho đến khi đã chứng minh được các biểu hiện đó là do một tình trạng bệnh lí khác và điều trị phù hợp. Quá tin tưởng vào một kết quả hình ảnh Âm tính đơn độc là một sai lầm. Nên chụp lại MRI hoặc CT cho những bệnh nhân có các dấu hiệu lâm sàng diễn biến xấu đi.