Hoại tử vô mạch chỏm xương đùi hay còn gọi là hoại tử vô khuẩn chỏm xương đùi thường gặp nhất ở độ tuổi trung niên; nam thường gặp hơn nữ. Việc chẩn đoán và điều trị sớm, giúp hạn chế được biến chứng, tránh để lại thương tật cho bệnh nhân.
CHẨN ĐOÁN VÀ ĐIỀU TRỊ HOẠI TỬ VÔ MẠCH CHỎM XƯƠNG ĐÙI
(Avascular necrosis)
1. ĐẠI CƯƠNG
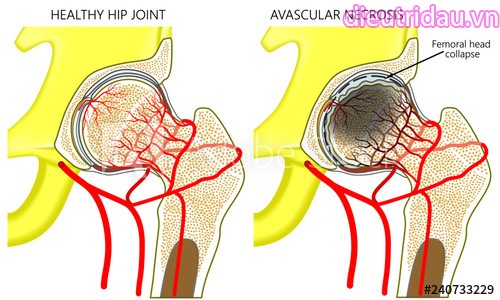
Hoại tử vô mạch (Avascular Necrosis– AVN) chỏm xương đùi hay còn gọi là hoại tử vô khuẩn chỏm xương đùi là bệnh có tổn thương hoại tử tế bào xương và tủy xương do bị thiếu máu nuôi phần trên chỏm xương đùi. Vùng hoại tử lúc đầu tạo ra các vùng thưa xương, các ổ khuyết xương, về sau dẫn đến gãy xương dưới sụn, cuối cùng gây xẹp chỏm xương đùi, thoái hóa thứ phát và mất chức năng của khớp háng, dẫn đến tàn phế.
Hoại tử chỏm xương đùi tự phát thường gặp nhất ở độ tuổi trung niên; nam thường gặp hơn nữ. Hoại tử xương thứ phát sau chấn thương hoặc các nguyên nhân khác phụ thuộc vào tuổi mắc các bệnh lý nền.
2. NGUYÊN NHÂN
2.1. Tự phát
Thường gặp nhất, có thể chiếm tới 50% các trường hợp.
2.2. Thứ phát
− Do chấn thương: Do trật khớp hoặc gãy cổ xương. Thông thường hoại tử xuất hiện sau chấn thương khoảng 2 năm và không ảnh hưởng nhiều bởi tuổi và giới.
− Không do chấn thương:
- Lạm dụng rượu, thuốc lá, dùng corticoid liều cao
- Bệnh khí ép (thợ lặn, công nhân hầm mỏ)
- Bệnh hồng cầu hình liềm
- Bệnh tự miễn (lupus ban đỏ hệ thống, viêm khớp dạng thấp)
- Ghép tạng, viêm ruột
- Bệnh lý tăng đông và bệnh tắc mạch tự phát
- Đái tháo đường, rối loạn chuyển hóa mỡ
- Thai nghén.
Trong đó, rượu và corticosteroid chiếm 2/3 nguyên nhân gây hoại tử chỏm xương đùi không do chấn thương.
3. SINH BỆNH HỌC
Mạch máu nuôi dưỡng xương ở chỏm xương đùi bị tắc nghẽn do huyết khối, giọt mỡ hoặc các bóng hơi. Cấu trúc thành mạch bị phá hủy do các tổn thương viêm mạch, tia xạ hoặc các yếu tố gây co mạch. Các tổn thương này sẽ dẫn đến giảm hoặc mất việc cung cấp máu cho tổ chức xương và gây ra các vùng hoại tử.
Vùng hoại tử sát với vùng mạch nguyên vẹn và các tế bào còn sống trải qua quá trình tiêu hủy xương chết và hình thành xương mới nhưng tiêu hủy xương thường diễn ra nhanh hơn làm yếu cấu trúc xương, gây gãy các bè xương dưới sụn và sập chỏm xương đùi.
Sau khi sập chỏm, sụn khớp phải chịu lực tỳ cơ học bất thường và dẫn tới thoái hóa tiến triển. Mặt chỏm xương đùi không đều truyền các lực tỳ bất thường lên sụn ổ cối và cũng dẫn đến thoái hóa.
4. CHẨN ĐOÁN
4.1. Chẩn đoán xác định
− Lâm sàng:
- Chú ý hỏi tiền sử dùng thuốc, uống rượu, chấn thương, bệnh lý phối hợp để đánh giá các yếu tố nguy cơ.
- Tổn thương có thể ở một hoặc hai bên, khoảng 70% trường hợp tổn thương xảy ra ở một bên. Ở giai đoạn sớm, bệnh nhân có thể không có triệu chứng. Biểu hiện lâm sàng chính là đau khớp háng bên tổn thương, thường xuất hiện từ từ, tăng dần. Đau tăng lên khi đi lại hoặc đứng lâu, giảm khi nghỉ ngơi. Bệnh nhân thường không có các biểu hiện toàn thân, trừ các triệu chứng của bệnh nền nếu có.
- Khám lâm sàng ở giai đoạn sớm thường thấy vận động của khớp háng không bị hạn chế, muộn hơn có thể thấy hạn chế các động tác như xoay, dạng, khép, trong khi gấp duỗi thường bình thường. Ở giai đoạn muộn thường có hạn chế vận động tất cả các động tác. Khám tại chỗ không thấy các dấu hiệu bất thường.
− Cận lâm sàng:
- Các xét nghiệm huyết học, sinh hóa, bilan viêm thường bình thường.
- X quang: Thường chỉ phát hiện được khi bệnh ở giai đoạn muộn. Có thể thấy dấu hiệu trăng lưỡi liềm do gãy xương dưới sụn (đường sáng dưới sụn). Muộn hơn thì thấy hình ảnh vỡ xương dưới sụn, biến dạng chỏm hoặc xẹp chỏm hoàn toàn, hẹp khe khớp háng và tổn thương ổ cối do thoái hóa thứ phát.
- CT-scan: Không thể phát hiện sớm những bất thường ở tủy và mạch máu của chỏm trong hoại tử vô khuẩn. Dấu hiệu sớm nhất có thể phát hiện được là thưa xương. Các dấu hiệu khác gồm các nốt tăng tỷ trọng không đều hoặc những dải tăng tỷ trọng với bề dày khác nhau; đường sáng dưới sụn; vỡ xương dưới sụn và biến dạng chỏm.
- Cộng hưởng từ (MRI): MRI là phương tiện chẩn đoán hình ảnh có khả năng phát hiện sớm nhất và nhạy nhất hoại tử vô khuẩn chỏm xương đùi. Ngoài ra, MRI còn xác định được kích thước ổ tổn thương và phân độ tổn thương hoại tử, giúp định hướng phương pháp điều trị can thiệp như khoan giảm áp và đánh giá đáp ứng của chỏm sau điều trị. Tổn thương MRI gồm hình ảnh vùng giảm tín hiệu ở chỏm xương, thường gặp vùng trước trên, có thể thấy ở vùng rìa xương; hình ảnh tăng tín hiệu phía trong có gianh giới rõ với vùng giảm tín hiệu phía ngoài (dấu hiệu đường viền kép), v.v…
4.2. Chẩn đoán giai đoạn
Theo Ficat và Arlet (1997) có bốn giai đoạn (năm 1985 được mở rộng thêm giai đoạn 0), dựa vào biểu hiện trên Xquang của chỏm xương đùi.
− Phân loại ARCO (1993) chia ra bẩy giai đoạn:
- Giai đoạn 0: Có yếu tố nguy cơ, không phát hiện được trên chẩn đoán hình ảnh, kể cả MRI.
- Giai đoạn 1: Phát hiện được bằng MRI, xạ hình xương, không phát hiện được bằng Xquang thường. Bệnh nhân bắt đầu than đau âm ỉ không liên tục ở vùng háng bị tổn thương, cũng có thể đau khớp gối.
- Giai đoạn 2-6: Bắt đầu có biểu hiện trên Xquang thường ở các mức độ từ nhẹ đến nặng. Mức độ thay đổi từ khu trú ở chỏm xương đùi (xơ hóa, tiêu xương xen kẽ, đặc xương, xẹp chỏm) đến các thay đổi ở khe khớp và ổ cối.
4.3. Chẩn đoán phân biệt
− Ở giai đoạn sớm: Cần phân biệt với bệnh khớp háng tác động lên xương, sụn khớp, màng hoạt dịch như:
- Viêm màng hoạt dịch
- U màng hoạt dịch
- Viêm sụn khớp
- Các viêm khớp do nguyên nhân khác.
− Ở giai đoạn muộn có hẹp khe khớp, thoái hóa thứ phát cần phân biệt với các bệnh lý gây phá hủy khớp háng như:
- Lao khớp
- Viêm khớp nhiễm trùng
- Viêm cột sống dính khớp
- Viêm khớp dạng thấp
- Thoái hóa khớp do những nguyên nhân khác.
5. ĐIỀU TRỊ
5.1. Nguyên tắc điều trị
− Quá trình điều trị phụ thuộc vào giai đoạn tiến triển của bệnh tại thời điểm chẩn đoán và những yếu tố khác như tuổi, vị trí và kích thước vùng tổn thương, nguyên nhân và các yếu tố nguy cơ đi kèm.
− Phương pháp điều trị theo ba giai đoạn chính sau:
- Giai đoạn sớm (trước khi có gãy xương dưới sụn): Mục tiêu là dự phòng hạn chế tối đa bệnh tiến triển nặng lên. Các phương pháp can thiệp chính gồm làm giảm áp lực lên chỏm xương đùi, khoan giảm áp, phẫu thuật lấy xương hoại tử và ghép xương, xoay chỏm xương.
- Giai đoạn muộn hơn (đã có gãy xương dưới sụn): Điều trị triệu chứng, phục hồi chức năng, hướng dẫn chế độ vận động sinh hoạt thích hợp, xem xét phẫu thuật ghép xương.
- Giai đoạn muộn (xẹp chỏm xương đùi, thoái hóa thứ phát): Điều trị triệu chứng, xem xét phẫu thuật thay khớp háng bán phần hoặc toàn phần.
5.2. Điều trị cụ thể
− Điều trị nội khoa:
+ Các biện pháp không dùng thuốc:
- Loại bỏ các yếu tố nguy cơ: Bỏ thuốc lá, tránh rượu bia. Tránh hoặc hạn chế tối đa việc sử dụng corticosteroid nếu có thể.
- Giảm chịu lực chân đau: Người bệnh nên giảm hoạt động hoặc dùng nạng hoặc dụng cụ hỗ trợ đi lại. Để giúp chỏm xương đùi hạn chế chịu lực, giúp làm chậm quá trình tiến triển của bệnh.
- Tập vận động khớp, giúp cải thiện chức năng vận động khớp, tránh biến chứng co rút khớp.
- Kích thích điện có thể giúp cơ thể tạo xương mới để thay thế xương chết.
+ Điều trị bằng thuốc:
- Các thuốc kháng viêm không steriod (NSAID) như diclofenac, piroxicam, meloxicam, celecoxib, etoricoxib. Xem thêm: Hướng dẫn sử dụng thuốc chống viêm không Steroid (NSAIDs). Thuốc có thể giúp giảm đau, giảm quá trình viêm kèm theo. Lưu ý tác dụng phụ của NSAID và tác động của thuốc đối với việc điều trị bệnh lý nền.
- Thuốc giảm đau thông thường: Paracetamol (500mg x 3-4 lần/ngày), hoặc paracetamol + codein/tramadol (2-4 viên/ngày).
- Xem xét sử dụng Calcitonin hoặc Bisphosphonate (alendronate 70mg uống/tuần, risedronate 35mg/tuần, v.v…).
- Bổ sung calci (500–1000mg/ngày) và vitamin D 400–800IU/ngày.
- Điều trị những bệnh lý phối hợp, đặc biệt là tình trạng rối loạn lipid máu.
− Các phương pháp điều trị ngoại khoa:
- Phẫu thuật khoan giải áp chỏm xương đùi khi tổn thương ở độ 1 và độ 2 (phân loại ARCO).
- Phẫu thuật khoan giảm áp kết hợp với ghép xương bằng mảnh xương tự do hoặc mảnh xương có cuống mạch. Kỹ thuật này được chỉ định với tổn thương hoại tử chỏm xương đùi độ 3.
- Thay khớp háng: Chỉ định thay khớp háng bán phần hoặc toàn phần. Khi tổn thương hoại tử từ độ 4 trở lên. Hoặc khi bệnh nhân đau nhiều, khớp háng không còn chức năng.
- Phương pháp khác: Tiêm tế bào gốc tự thân. Tế bào lấy từ tủy xương có thể được chỉ định với những tổn thương độ I và II. Đặc biệt khi chưa có vỡ xương dưới sụn, thông qua đường khoan giảm áp. Tuy nhiên, phương pháp này đang được nghiên cứu, đánh giá kết quả.
6. THEO DÕI, QUẢN LÝ
− Hoại tử vô mạch chỏm xương đùi khởi phát lúc đầu âm thầm. Khi bệnh nhân xuất hiện triệu chứng thì tổn thương hoại tử thường tiến triển mức độ nhanh đến thời điểm can thiệp phẫu thuật là cần thiết. Việc phát hiện sớm và điều trị kịp thời là cần thiết. Đặc biệt ở giai đoạn cấu trúc giải phẫu của chỏm xương đùi còn nguyên vẹn là lý tưởng nhất.
− Để dự phòng bệnh đòi hỏi phải loại bỏ các yếu tố nguy cơ. Trong đó bên cạnh các yếu tố bệnh nghề nghiệp thì cần bỏ rượu, thuốc lá và việc lạm dụng corticoid.